Definição
O tamponamento com balão controla a hemorragia das varizes esôfago-gástricas em 70 a 90% dos pacientes.
A Sonda de Sengstaken-Blakemore é um cateter de triplo lúmen com dois balonetes: um que é insuflado no lúmen do estômago, fazendo pressão sobre a cárdia e o outro insuflado no lúmen do esôfago, pressionando, diretamente, as varizes. O terceiro lúmen é utilizado para irrigar e drenar o estômago.
O tubo de Minnesota é atualmente preferível, porque tem quatro lúmens: dois para insuflar os balonetes, um para aspiração do conteúdo gástrico e um para aspiração do esôfago acima do balonete.
Quando é utilizada a sonda Sengstaken-Blakemore que não contem o quarto lúmen, uma sonda nasogástrica deve ser ligada a sonda Sengstaken-Blakemore, um pouco acima do balonete esofágico, para possibilitar a remoção de secreções acumuladas nesse local.
Imagem 1: Sonda Sengstaken-Blakemore
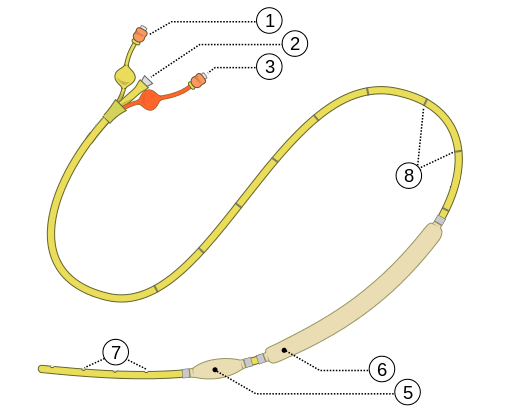 (1) Porta do balão gástrico, (2) Porta de aspiração gástrica, (3) Porta balão esofágico, (5) Balão gástrico, (6) Balão esofágico, (7) Aberturas de aspiração gástrica, (8) Marcações de comprimento
(1) Porta do balão gástrico, (2) Porta de aspiração gástrica, (3) Porta balão esofágico, (5) Balão gástrico, (6) Balão esofágico, (7) Aberturas de aspiração gástrica, (8) Marcações de comprimento
Imagem 2: Esquema da Sonda Sengstaken-Blakemore
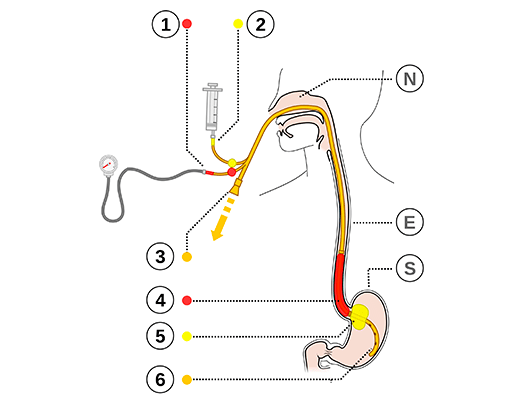 (1) Porta do balão esofágico, (2) Porta do balão gástrico, (3) Porta de aspiração gástrica, (4) Balão esofágico (inflado), (5) Balão gástrico (inflado), (6) Aberturas de aspiração gástrica, (N) Cavidade nasal, (E) Esôfago, (S) Estômago
(1) Porta do balão esofágico, (2) Porta do balão gástrico, (3) Porta de aspiração gástrica, (4) Balão esofágico (inflado), (5) Balão gástrico (inflado), (6) Aberturas de aspiração gástrica, (N) Cavidade nasal, (E) Esôfago, (S) Estômago
O tamponamento com balão está cada vez mais restrito. Deve ser considerado como ponte para o tratamento definitivo, e ser utilizado apenas nos casos de hemorragia massiva com instabilidade hemodinâmica não responsiva à volume e em situações ou locais em que não seja possível a terapia endoscópica, farmacológica e/ou cirúrgica (escleroterapia, ligadura elástica endoscópica, tratamento endovascular – Transjugular Intrahepatic Portosystemic Shunt (TIPS), cirurgia de derivação de fluxo).
O tamponamento pode ser mantido por 24 a 48 horas. Embora a pressão por mais de 24 horas possa ser necessária para controlar o sangramento, pode provocar edema, esofagite, ulcerações e perfuração de esôfago.
Depois que o sangramento é controlado, a sonda é mantida e insuflada por não mais que 12 a 24 horas para diminuir o risco de isquemia e necrose gástricas. O ideal é que não permaneça por mais de 72 horas.
Indicações
- Controle imediato do sangramento varicoso, principalmente em serviços de emergência
- Ausência de tratamento definitivo, como terapia endoscópica, TIPS (transjugular intrahepatic portasystemic shunt) e cirúrgico
- Falha na escleroterapia endoscópica, seja por ligadura elástica ou injeção de soluções esclerosantes
- Unidades que não disponham de terapia farmacológica ou endoscópica
Contraindicações
- Cirurgias gastroesofágicas prévias
- Quando há possibilidade imediata de terapias endoscópicas, medicamentosas e cirúrgicas
Complicações
- Ruptura esofágica – por insuflação do balonete gástrico no esôfago, inadvertidamente.
- Obstrução das vias aéreas superiores por migração cefálica – evento catastrófico para os pacientes cujas vias aéreas não estão garantidas. Nesse caso, deve-se manter uma tesoura perto para cortar imediatamente a sonda (desinsuflar rapidamente o balão), se houver obstrução das vias aéreas
- Necrose do nariz, da boca e da mucosa gastroesofágica – por pressão
- Pneumonia por aspiração
Material necessário: (Amato)
- Balão esofágico (Sonda Sengstaken-Blakemore) no. 16 ou 18 – resfriá-la antes do uso – facilita a inserção
- Aspirador
- Sonda de aspiração
- Sonda nasogástrica
- Pinça de Maggil
- Três pinças Kelly ou grampos revestidos
- Manômetro
- Seringas
- Luvas estéreis
- Lidocaína gel e spray
- Adesivo – esparadrapo
Atuação do enfermeiro
Preparo do paciente e procedimento (Stone e Humphries / Morton e Fontaine)
- Avaliar o nível de consciência do paciente – devido a hipoxemia resultante da hemorragia e/ou a encefalopatia hepática, as vezes é necessária a entubação orotraqual para assegurar via aérea pérvia e prevenir a broncoaspiração. Mantenha o material de entubação próximo
- Explicar cuidadosamente o procedimento ao paciente e avaliar o risco que um estado de agitação psicomotora pode causar
- Colocar o paciente em posição supina com a cabeceira elevada de 30 à 45o, se possível
- Insuflar os balonetes para verificar se há vazamento de ar e desinsuflá-los completamente
- Identificar e rotular a entrada de cada lúmen da sonda
- Lubrificar a extremidade distal da sonda e dos balonetes com o gel
- Aguardar o médico introduzir a sonda pelo esôfago (pelo menos 50 cm), posicioná-la no estômago e fazer o teste de ausculta; se necessário utilizar a pinça de Maggil para auxiliar a passagem pela cavidade
- Após a confirmação da posição correta, o balonete gástrico deve ser insuflado lentamente com 250 a 300 ml de ar (Sengstaken-Blakemore); 450 a 500 ml de ar (Minnesota) e a porta do balonete gástrico deve ser fechada com uma pinça ou grampo. Fique atento à queixa de dor subesternal do paciente enquanto o balonete gástrico está sendo insuflado; se o paciente referir dor, deve-se parar imediatamente, desinsuflar o balonete e a sonda deve ser reposicionada
- Após o enchimento do balão gástrico, a sonda é tracionada até apresentar resistência – impacto na cárdia (tamponamento da junção gastroesofágica)
- Se com o balonete gástrico insuflado o sangramento continuar, o balonete esofágico é insuflado até uma pressão entre 25 e 40 mmHg (controle com o manômetro); utilizar a menor pressão possível que irá controlar a hemorragia
- Realizar aspiração orofaríngea com frequência para evitar broncoaspiração
- Fixar a sonda no ponto de abertura nasal
- Realizar radiografia de tórax – excluir as possibilidades de pneumotórax, pneumomediastino e pneumoperitônio, consequências de ruptura esofágica ou, mais raramente, ruptura gástrica.
- Controlar periodicamente as pressões dos balonetes
- Imobilizar os braços do paciente se houver risco de retirada acidental da sonda – confusão e inquietação
- Limpar e lubrificar as narinas do paciente com frequência para evitar áreas de pressão provocadas pela sonda
- Irrigar a porta nasogástrica a cada duas horas para assegurar a perviedade e manter o estômago vazio
- Orientar o paciente a evitar qualquer esforço (tosse, esforço para evacuar) pois aumenta a pressão intra-abdominal e predispõe a sangramento adicional